Возрастная дегенерация сетчатки
Возрастная макулярная дегенерация (ВМД) является ведущей причиной слепоты и слабовидения у лиц старше 60 лет. Это заболевание с наследственной предрасположенностью и первичной локализацией патологического процесса на уровне пигментного эпителия и хориокапилляров макулярной (центральной) области сетчатки.
ВМД бывает двух разных видов:
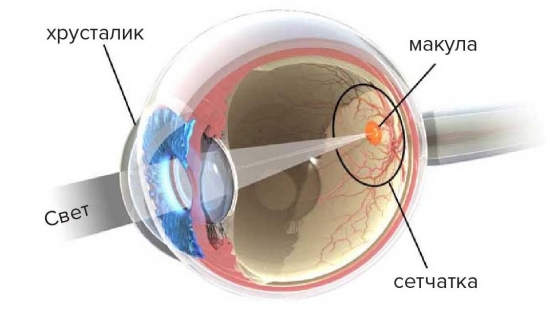
- Сухая макулярная дегенерация: небольшие желтые отложения, известные как друзы, скапливаются под макулой. В конце концов эти отложения оказывают повреждающее воздействие на клетки, участвующие в зрении, вызывая их медленное разрушение и постепенное снижение центрального зрения. Эта форма ВМД встречается чаще всего и возникает примерно у 90% людей с данным заболеванием.
- Влажная возрастная макулярная дегенерация: новые кровеносные сосуды появляются в таких участках макулы, где их не должно быть. Возникают кровоизлияния и отек сетчатки,приводящие к фиброзному замещению фоторецепторного аппарата. Это приводит к быстрому повреждению макулы и снижению центрального зрения за короткий промежуток времени. Хотя этот вид ВМД встречается приблизительно у 10% людей с данным заболеванием, на его долю приходится 90% случаев тяжелого снижения зрения, связанного с ВМД.
Факторы риска ВМД:
- Возраст;
- Курение;
- Рацион питания;
- Избыточный вес;
- Воздействие солнечного излучения;
- Высокое артериальное давление.
Симптомы ВМД
На ранних стадиях ВМД обычно проходит незаметно и может быть выявлено только квалифицированным офтальмологом при обследовании глаз с расширенным зрачком, при котором можно определить скопление друз.Пациенты могут предъявлять жалобы искажения, выпадение отдельных букв при беглом чтении, незначительное снижение центрального зрения, Часто это списывают на "старость", не сознавая необходимости обращения к специалисту.Необходима профилактика, направленная на уменьшения дальнейшего воздействия факторов риска: наблюдение у офтальмолога 1 раз в 6 месяцев, отказ от курения, диету, богатую каротиноидами, контроль артериального давления.
При отсутствии должного наблюдения и лечения развивается промежуточная стадия ВМД. Жалобы усиливаются: прямые линии становятся изломанными, затрудняется чтение и письмо, выпадают уже не буквы, а целые слова, значительно снижается центральное зрение. Эти жалобы зачастую списывают на развитие катаракты, которая часто присутствует у пациента. Одной проверки проверки зрения и осмотра переднего отрезка глаза недостаточно,необходим осмотр глазного дна в условиях медикаментозного мидриаза, предпочтительный метод - биомикроскопия с использованием бесконтактных асферических линз или линзы Гольдмана. Данная стадия требует постоянного наблюдения и помимо описанных ранее рекомендаций также дополнительный прием витаминов и антиоксидантов, которые подбираются врачом для него индивидуально.Также целесообразно проведение курсов профилактики у пациентов с катарактой в до- и послеоперационном периодах, особенно при наличии факторов риска по ВМД.
Если и эта стадия не была взята для наблюдения и лечения, развивается "поздняя стадия ВМД", которая проявляет себя выраженным выпадением центрального поля зрения, "пятном перед глазом", невозможностью чтения и письма, значительным снижением остроты зрения - до 0,1. И хоть полная слепота не характерна для данного заболевания, качество жизни оно снижает значительно.Лечение поздней стадии ВМД заключается в инъекциях лекарственных средств и/или лазерных операциях, с помощью которых блокируются кровеносные сосуды из которых происходит просачивание, прием витаминов и антиоксидантов может использоваться только в качестве дополнительной терапии. Даже адекватно назначенная терапия и лазерные вмешательства не позволят полностью восстановить сетчатку на данной стадии заболевания и направлены скорее на минимизацию полученных повреждений.
Поэтому на первом месте стоят мероприятия по профилактике, раннему выявлению и лечению начальных стадий ВМД, что позволяет значительно улучшить качество жизни пациентов. Наш медицинский центр может предоставить вам полный комплекс обследованиий и подобрать индивидуальные рекомендации и лечение данной проблемы.
Напоминаем первые жалобы при дебюте ВМД: искажения, выпадение отдельных букв при беглом чтении, незначительное снижение центрального зрения.
В целях самодиагностики целессобразно использовать тест Амслера:
- Если вы обычно носите очки, наденьте их;
- Пристально смотрите одним глазом на центральную точку сетки, расположенной примерно на расстоянии вытянутой руки;
- Не отрывая (!) взгляда от центральной точки, медленно приближайте лицо к рисунку, примерно до расстояния 20-30 см.
Повторите исследование другим глазом.
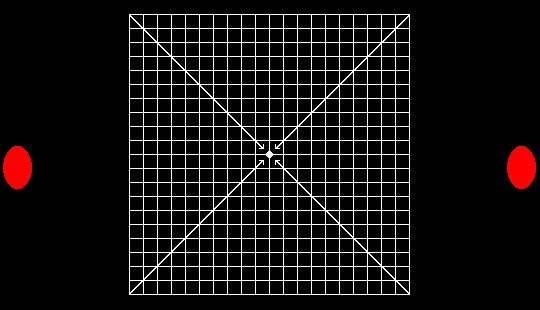
- Можно ли было видеть все четыре угла сетки, не отрывая взгляда от точки?
- Все ли линии казались прямыми и непрерывными?
- Видны ли в поле зрения, в пересечениях чёрных линий, белые точки (они могут появляться и исчезать)?
Если на все вопросы ответ положительный, то очевидных признаков нарушения зрительных функций глаза нет, и макулярная (центральная) область сетчатки в норме. Линии сетки должны быть ровными и без пробелов, а её поле - без серых пятен.
Если же линии выглядят волнистыми или искривленными, лучше обратиться к врачу немедленно - возможна макулодистрофия.
При достижении возраста около 60 лет рекомендуется проверять зрение тестом Амслера раз в месяц.
Оптическая когерентная томография - новый неинвазивный метод, позволяющий получать изображение оптических срезов сетчатки с помощью сканирующего лазерного луча. Метод используется для диагностики, динамического наблюдения и оценки эффективности лечения разных форм ВМД. ОКТ позволяет: оценить состояние всех слоев сетчатки, определить степень выраженности повреждения ПЭС, высоту и площадь макулярного отека; отметить структурные характеристики отека (кистозные изменения, отслойка нейроэпителия); выявить наличие неоваскулярной мембраны; выявить наличие эпиретинального фиброза; определить положение задней гиалоидной мембраны стекловидного тела; наблюдать за эффективностью лечения СНМ и макулярного отека; провести дифференциальную диагностику с другими заболеваниями сетчатки. ОКТ рекомендуют проводить при первом обращении, в последующем: для оценки динамики - с интервалом 6 мес при сухой макулодистрофии, каждый месяц - при СНМ первые полгода заболевания; затем - в зависимости от изменений на сетчатке.
ОКТ-характеристика патогномоничных признаков ВМД
- Твердые друзы - мелкие, четко дифференцируемые, гиперрефлективные, однородные образования, без снижения рефлективности в центре; вызывают незначительную элевацию ПЭС, наружных сегментов фоторецепторов и слоя IS/OS; могут давать легкую вертикальную тень на позадилежащие слои.
- Мягкие друзы - более крупные образования с четкими границами, округлым верхним контуром; в центре, как правило, имеют несколько меньшую рефлективность, чем у границ; визуализируется мембрана Бруха; элевация ПЭС, наружных сегментов фоторецепторов и слоя IS/OS более выраженная, возможна деформация наружного ядерного и сетчатого слоев.
- Сливные друзы - еще более крупные конгломераты, образованные при слиянии мягких друз, имеют более плоский неровный, волнообразный верхний контур. Могут достигать больших размеров как по площади, так и по высоте. В некоторых случаях при слиянии большого количества друз образуется друзеноидная отслойка ПЭС.
Атрофия пигментного эпителия - истончение пигментного эпителия в сочетании с деструкцией наружных слоев сетчатки вплоть до полной их потери; резкое истончение нейроэпителия в зоне атрофии. Признаками атрофии ПЭС на ОКТ являются:
- Истончение или полная потеря ПЭС. На месте ПЭС визуализируется тонкая линия мембраны Бруха;
- Истончение или полное отсутствие наружного ядерного слоя (в наиболее тяжелых случаях);
- Непосредственный контакт наружного плексиформного слоя с мембраной Бруха;
- Относительное повышение рефлективности слоя хориокапилляров позади участка атрофии за счет нарушения светопоглощающей функции ПЭС.
ОКТ-ангиография служит современным неинвазивным методом визуализации микрососудистого русла в офтальмологии, расширяющим возможности ОКТ за счет способности дифференцировать кровеносные сосуды от окружающих тканей по всей глубине сканирования без использования контрастного вещества. Визуализация сосудистого русла сетчатки и хориоидеи основана на регистрации движения крови в просвете сосуда и представляется в виде карт сосудистых структур в том слое сетчатки, пигментного эпителия или хориоидеи, который исследуется. Применение ОКТ-ангиографии при ВМД позволяет выявить изменения не только площади неоваскулярного комплекса, но и плотности, толщины новообразованных сосудов и характера их ветвления, дифференцировать классический и скрытый типы СНМ, оценить динамику площади неоваскулярного комплекса в процессе анти-VEGF-терапии. Однако ангиоОКТ при диагностике ВМД играет роль вспомогательного исследования и не заменяет ФАГ.
Интраретинальные отложения - визуализируются в виде гиперрефлективных образований, обычно не связанных с ПЭС. Отложения могут быть расположены кпереди от ПЭС, рядом с ПЭС или же непосредственно в толще ПЭС. В отличие от друз, интраретинальные отложения не связаны с мембраной Бруха и чаще всего представляют собой липофусциновые гранулы различного размера. Отложения могут также распространяться во внутренние слои нейроэпителия, вызывая их деструкцию.
Экссудативная отслойка пигментного эпителия - куполообразное образование с четким ровным гиперрефлективным контуром, который соответствует ПЭС. Содержимое, как правило, гипо- или арефлективное. Визуализируется мембрана Бруха в виде тонкой слаборефлективной линии. Характерный признак: прикрепление ПЭС к мембране Бруха на границе зоны отслойки происходит под углом более 45°.
Экссудативная отслойка нейроэпителия - скопление гипо- или арефлективногосодержимого, представляющего собой серозную жидкость, пропотевающую из неполноценных новообразованных сосудов под нейроэпителий. Контур наружных слоев нейроэпителия над жидкостью может быть неровным и нечетким. Характерный признак: прикрепление нейроэпителия к ПЭС на границе зоны отслойки происходит под углом менее 30°.
Хориоидальная неоваскулярная мембрана - визуализируется на ОКТ в случае, если СНМ относится ко II типу, т.е. является преимущественно классической. Классическая субретинальная СНМ имеет вид среднерефлективного образования с нечеткими границами, расположенного между ПЭС и нейроэпителием. Как правило, окружена арефлективным или гипорефлективным содержимым экссудативной природы. Характерными ОКТ-признаками классической хориоидальной неоваскуляризации являются:
- Увеличение толщины сетчатки в области фовеа, деформация или исчезновение фовеального углубления;
- Интраретинальная жидкость в виде кистозных полостей и/или геморрагические включения;
- Наличие неоднородного среднерефлективного образования с нечеткими границами, расположенного между нейроэпителием и ПЭС;
- Экссудативная отслойка нейроэпителия.
Скрытая хориоидальная неоваскуляризация (СНМ I типа, субпигментноэпителиальная, оккультная, скрытая) непосредственно на ОКТ не видна, но ее наличие в 98% случаев сопровождается более или менее выраженной отслойкой ПЭС, под которой в ряде случаев визуализируется умеренно среднерефлективное содержимое. Для более достоверного отграничения классической и скрытой СНМ рекомендуется использовать ФАГ и ОКТА, позволяющую точно определить, на уровне какого слоя находится СНМ.
Медикаментозное лечение хориоидальной (субретинальной) неоваскуляризации
Эффективным методом лечения неоваскулярной ВМД служит применение ингибиторов фактора роста новообразованных сосудов - препаратов анти-VEGF. В России для лечения СНМ к настоящему времени разрешено использовать два препарата - афлиберцепт и ранибизумаб. Учитывая тот факт, что VEGF - это основной фактор, стимулирующий субретинальную неоваскуляризацию при влажной форме ВМД, антиангиогенная терапия стала важнейшим элементом ее лечения, так как считается патогенетически ориентированной и безопасной.
Ингибиторы VEGF демонстрируют лучшие исходы в отношении остроты зрения по сравнению с другими методами лечения и стали лекарственными средствами первого выбора в лечении неоваскулярной ВМД. Как показано результатами целого ряда клинических исследований, перспективы терапии напрямую зависят как от своевременного ее начала (чем раньше начато лечение, тем лучше результат; терапевтическое окно для начала лечения - до 12 мес от дебюта заболевания), так и от обязательного мониторинга.
Для оценки эффективности и своевременного выявления потребности в повторной терапии необходим ежемесячный мониторинг (по инструкции рекомендованы 3 последовательные ежемесячные инъекции с последующим введением препарата "по потребности"), обязательно включающий визометрию и ОКТ макулы.


